Системният лупус еритематозус и неговите характеристики


Прегледано и одобрено от лекар Diego Pereira
Системният лупус еритематозус е ревматично заболяване (такова, което засяга кожата и съединителната тъкан), считано за типично автоимунно заболяване.
Тъй като това е автоимунно заболяване, най-характерната му характеристика е наличието на автоантитела. С други думи, антитела, произведени от собствената имунна система на човека, които “атакуват” клетките на своето тяло.
В случай на лупус, крайният резултат от тези автоантитела е появата на лезии върху органите и тъканите.
Ето защо се смята за “системно заболяване” или “не-органно специфично“.
Това е хронично заболяване, което се състои от променливи периоди на повторни прояви и обостряне на симптомите.
Разпространение
Системният лупус еритематозус засяга по-често жените (10: 1), както и черната раса (3: 1). Рискът е по-голям за близките роднини на хората с тази болест, отколкото за останалата част от населението.
До 65% от случаите се появяват, когато лицето е между 20 и 40 години.
Етиология
Точната причина за заболяването е неизвестна, макар че изглежда несъмнено, че е многостранна.
Серия от генетични, хормонални и фактори на околната среда действат върху предразположена имунна система, което в крайна сметка води до типична клинична проявява на болестта.
Какво означава имунната система да е “генетично предразположена”?
Имунната система на човек не предизвиква просто анормален отговор, а защото има предразположеност към него.
Това предразполагане произтича от съществуването на гени за податливост (гени косвено свързани с болестта, които карат тези, които ги притежават, да имат по-голяма вероятност да страдат от болестта) и липсата на защитни гени.
Тези фактори допълват модифицирания имунен отговор към външни или вътрешни фактори.
Когато отговорът е прекалено продължителен, се нарича автоимунност.
Определящи фактори
Генетични фактори
Системният лупус еритематозус има значителна връзка с HLA – DR3 и HLA – DR2 и гените, които кодират компонентите на комплементарната система (връзка с дефицит на С2 и С4).
HLA (човешки левкоцитни антигени) са молекули във всички клетки в тялото на човека. Те позволяват на имунната система да прави разлика между собственото (да не го атакува) и чуждото (да го атакува).
Комплементарната система идва от молекулите с цел елиминиране на всичко останало.
Вижте още: Наследствен ли е ракът? Всичко, което трябва да знаете
Хормонални фактори
Системният лупус еритематозус е по-широко разпространен сред жените в детеродна възраст, отколкото при мъжете. Това е довело до идеята за връзка между половите хормони и болестта.
Следователно, изглежда, че собствените хормони (естроген, прогестерон, пролактин, тестостерон …) и други (хормонозаместителна терапия или контрацептиви) играят важна роля в заболяването, докато няма консенсус относно значимостта на влиянието.
Фактори на околната среда
Системният лупус еритематозус изглежда се предизвиква или усилва от някои фактори на околната среда.
- УВ лъчите, свързани с фоточувствителността (преувеличена реакция на слънчевата светлина), което е симптом на заболяването и огнища след продължително излагане на слънце.
- Вирусни инфекции като например Епщайн-Бар или ретровирус.
- Индуцирани от лекарства, при които симптомите могат да се дължат на определени лекарства, засягащи имунната система. Нещо, което се случва с прокаинамид (антиаритмично) или хидралазин (използван за лечение на хипертония).
Патогени
Крайният резултат е създаването и натрупването на имунни комплекси в тъканите на тялото. (Имунният комплекс е името, дадено на молекулата, произтичащо от съединението антиген – антитела.)
Това депозиране е един от основните механизми, чрез които се получава тъканна лезия, заедно с процесите на възпаление и апоптоза (клетъчна смърт), които идват от анормалния имунен отговор.
Прочетете и: Решете проблема с побеляването на езика с тези 8 натурални средства
Системен лупус еритематозус
Общи симптоми (95%): умора, липса на апетит, загуба на тегло, цялостно усещане за неразположение. Болката в ставите е почти постоянна.
Мускулно-скелетни прояви (95%): състоят се главно от мускулна и ставна болка. Това са най-често срещаните симптоми.
Кожни лезии (80% от случаите): повече от половината от хората с лупус проявяват фоточувствителност. Кожните лезии могат да се проявяват по три начина:
- Остър кожен лупус (50%): една от най-характерните за болестта лезии, еритема на лицето (зачервяване на лицето) под формата на пеперудени крила. Тя не оставя белег. А появата му е свързана със слънцето и новите огнища. Понякога може да бъде придружено от червен обрив в други области (врата, раменете, ръцете …).
- Субакутен кожен лупус (10%): симетрични мехури се появяват по шията и раменете при излагане на слънце. Те не оставят белег, въпреки че могат да доведат до промяна в цвета на кожата.
- Хроничен кожен лупус (30%): Почти половината от пациентите са с лезии, подобни на язва, в лигавицата на устата и носните кухини.
Промени в кръвта (80%): най-честата е хроничната анемия.
Неврологични прояви: като главоболие, депресия, безпокойство, конвулсии …
Белодробни прояви: при половината от пациентите. Най-честата е плеврит, а най-сериозният е масивен алвеоларен кръвоизлив (за щастие е много рядък).
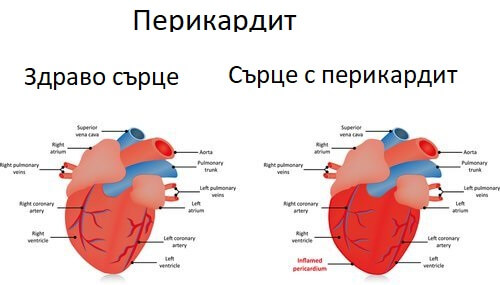
Сърдечни прояви: най-честата е перикардит.
Лупус нефрит. Той засяга половината от пациентите и е лош знак.
Много други прояви могат да се появят в зависимост от засегнатия орган като спонтанен аборт, кератоконюнктивит …
Диагностициране на лупус
Най-характерният симптом на лупус е появата на автоантитела ANA (антинуклеарни автоантитела), открити при 80-90% от пациентите.
АНА не са специфични за лупуса, тъй като се наблюдават при други автоимунни заболявания.
Тези антитела може да не присъстват, дори ако лицето има лупус. Пациентите с негативни ANA (10-20%) могат да се проявят при болестта на Рейно.
В рамките на ANA, анти ДНК DS са най-специфичните за лупус.
Всички цитирани източници бяха добре прегледани от нашия екип, за да се гарантира тяхната качествена, надеждна, актуална и валидна информация. Библиографията на тази статия бе считана за надеждна и отговаряща на академичните или научни изисквания.
- Castrejon, I., Nika, A., Sequeira, W., & Jolly, M. (2017). Systemic lupus erythematosus. In Comorbidity in Rheumatic Diseases. https://doi.org/10.1007/978-3-319-59963-2_6
- Pons-Estel, G. J., Ugarte-Gil, M. F., & Alarcón, G. S. (2017). Epidemiology of systemic lupus erythematosus. Expert Review of Clinical Immunology. https://doi.org/10.1080/1744666X.2017.1327352
- Kuhn, A., & Landmann, A. (2015). Lupus erythematosus. In European Handbook of Dermatological Treatments, Third Edition. https://doi.org/10.15376/biores.11.3.6362-6377
Този текст се предоставя само с информационна цел и не замества консултация с професионалист. При съмнения, консултирайте се със своя специалист.